- Упражнения для восстановления мелкой моторики рук после инсульта
- Тренировка мелкой моторики рук при восстановлении лежачего больного
- Способы развития мелкой моторики рук.
- Особенности улучшения мелкой моторики рук у лежачих больных.
- Упражнения для развития мелкой моторики рук
- Механические приспособления для развития утраченной мелкой моторики рук
- CI Therapy: реальная возможность восстановить работу парализованной руки после инсульта
- CI Therapy: немного истории
- CI Therapy: в чем суть методики
- CI Therapy: как проходит процедура
- Какие результаты дает CI Therapy
- Что нужно для прохождения CI Therapy
- Тренажер кисти рук после инсульта своими руками
Упражнения для восстановления мелкой моторики рук после инсульта
Упражнения для восстановления мелкой моторики рук после инсульта
Начинайте с малого и достигните большего.
Приведенные ниже упражнения могут помочь улучшить мелкую моторику, которое ухудшилась после инсульта. Обратите внимание, что некоторые упражнения могут быть слишком легкими или, наоборот, слишком тяжелыми, в зависимости от степени утраты навыков мелкой моторики. Если у человека после инсульта руки совсем не двигаются, восстанавливайте движения рук при помощи пассивных движений . Для тех, у кого руки действительно подвижны, попробуйте следующее:
- Собирать разбросанную мелочь.
- Переворачивать карты.
- Практиковаться в письме.
- Прищеплять прищепки
- Собирать гайки и болты.
- Нанизывать бисер.
- Играть в шашки.
- Все вместе решать головоломки, вроде кубика Рубика.
- Играть на пианино.
- Практиковаться в наборе текста.
- Перебирать небольшие объекты, такие как пуговицы, монеты и т.д.
- Скомкайте лист бумаги в шар. Попробуйте расправить его обратно в плоский лист бумаги, используя только руки пострадавшего.
- Поднимайте пустые банки, а затем опускайте их.
- Раскатывайте карандаш между большим и другими пальцами руки.
- Тренируйтесь застегиваться.
- Возьмите зубочистку с помощью пинцета.
- Отжимайте мочалки.
- Собирайте фигурки из конструктора.
- Заполните миску с рисом, и разместить объекты в нем. Попробуйте найти их рукой, не глядя.
- Рисуйте.
Возьмите мелкие предметы (например, мраморные яйца, крупные шарики от подшипника или шашки) по одному возьмите каждого в руку и удерживая его, выберите на следующий предмет. Затем, не давая предметам выпасть из рук, поместите каждый предмет обратно по одному за раз.
Если рука или палец не двигаются
Если человек не в состоянии двигать рукой или пальцами, то упражнения должны делать акцент на растяжение больной руки другой рукой. Когда парализованная рука не движется, можно также пробовать класть больную руку на предмет, например, стол или мяч и пытаться держать ее там без поддержки здоровой руки, но так, чтобы она не падала или свернуть пальцы в кулак. Можно попытаться вызвать движения пальцев и запястья, нажав на мышцы предплечья. Нажатия на заднюю часть предплечья поможет обнаружить выпрямление пальцев и запястья. Нажатия на другой стороне предплечья будет вызывать изгиб пальцев и запястья.
Источник
Тренировка мелкой моторики рук при восстановлении лежачего больного

- дети, рожденные с ДЦП;
- пациенты, перенесшие инсульт;
- пожилые люди (старше 65 лет);
- лежачие больные, вне зависимости от заболевания в анамнезе.
Все суставы и мышцы организма, не зависимо от их размера и расположения, нуждаются в постоянном движении. При вынужденном бездействии тонус мышц быстро теряется, снижается чувствительность пальцев, уменьшается подвижность суставов. Это может привести к полной атрофии конечности.
Способы развития мелкой моторики рук.
Улучшать, восстанавливать двигательную активность суставов рук и пальцев можно несколькими способами. Они могут включать в себя взаимодействие с другими людьми, использование механических приспособлений. Например:
- массаж;
- перебирание, пересыпание мелких предметов;
- упражнения с использованием колец, шаров, которые одеваются на штативы;
- упражнения с турниками, кольцами.
Особенности улучшения мелкой моторики рук у лежачих больных.
Основной проблемой, с которой сталкиваются люди при ухаживании за пациентами, не встающими с кровати, является ухудшение способности к двигательной активности у больного, апатия, ухудшение качества речи. Все это связано со слабостью мышечного аппарата вследствие вынужденного длительного бездействия. Особенно это состояние опасно для пожилых людей, у которых полная атрофия мышц может наступить уже через месяц после начала постельного режима.
С двигательной активностью пальцев и кистей рук связана и внятная речь больного. Понимание и воспроизведение слов напрямую зависит от двигательных импульсов, возникающих в верхних конечностях. При регулярной тренировке мелкой моторики пальцев рук можно добиться значительного улучшения качества речи пациента, что очень важно для лежачих больных, которые перенесли инсульт.
Еще большей проблемой может обернуться нежелание больного выполнять упражнения. Здесь помогут задания в форме игры со стихами или с музыкальным сопровождением.
Упражнения для развития мелкой моторики рук
Если лежачий больной способен самостоятельно заниматься творческими делами типа вязания, вышивки или рисования – это лучшие методики для поддержания моторики пальцев на нужном уровне. Но зачастую пациенты, прикованные к кровати, нуждаются в более простых упражнениях, которые можно делать самостоятельно или под присмотром сиделки. Некоторые из них:
- Попеременное сжимание в кулак и распрямление пальцев;
- Растирание ладоней друг о друга круговыми движениями;
- Последовательное сгибание, разгибание пальцев;
- Перекатывание в ладонях стеклянного или металлического шарика;
- Пересыпание руками мелкого песка;
- Разделение предметов разной формы и размера по категориям (хорошо подойдет перебирание гороха, фасоли, гречки, смешанных в одну кучу);
- Захват умеренно тяжелых предметов (книги, стакана, бутылки с водой), приподнимание зажатого в руке предмета на 20-30 см над горизонтальной поверхностью;
- Навешивание/снятие прищепок для белья с веревки или проволоки;
- Растирание ладоней с помощью крема для кожи рук (особенно подходит для женщин любого возраста);
- Лепка из пластилина или мягкой глины.
Механические приспособления для развития утраченной мелкой моторики рук
Медицинская промышленность предлагает много вариантов устройств, помогающих лежачим больным в период реабилитации для улучшения качества жизни. Самые простые из них – вкладыши из шерсти или поролона, сжимая которые в руке, больной уменьшает спазм мышц и проводит самостоятельный массаж ладони и пальцев. Большой популярность также пользуются пирамидки наподобие детских, они не только стимулируют работу мелких суставов руки, но и восстанавливают обычно нарушенное цветовосприятие. Существуют комбинированные приспособления, включающие в себя элементы пирамидки, эспандеров для сжатия, емкостей с мелкими шариками для перебирания и массажа.
Отлично себя зарекомендовали и игольчатые аппликаторы, которые воздействуют на чувствительные точки на ладони больного и улучшают кровообращение в конечностях, что тоже важно для нормального функционирования суставов и мышц руки.
Источник
CI Therapy: реальная возможность восстановить работу парализованной руки после инсульта
Сегодня мы хотим познакомить Вас с одной из самых перспективных методик реабилитации пациентов после инсульта — CI Therapy.
Как известно, инсульт занимает одно из первых мест среди причин смертности и инвалидизации во всем мире. В Украине ежегодно регистрируется, в среднем, 110 тысяч случаев инсульта.
Основной проблемой людей, которые пережили инсульт, являются последствия поражения той или иной части мозга: это и сложности с речью и ее пониманием; и паралич (частичный или полный) конечностей; и нарушение когнитивных способностей (память, способность логически мыслить и так далее).
Одной из самых больших проблем, возникающих у человека перенесшего инсульт, является ограничение движений в руке. Ведь именно точная и слаженная работа кисти и пальцев позволяет нам быть человеком в полной мере: чистить зубы, держать ложку, иметь возможность приготовить себе еду и так далее. В свою очередь, восстановление работы парализованной руки – достаточно сложная задача, — слишком много тонких и сложных связей «рвется» в момент поражения участка головного мозга, отвечающего за движение в этой зоне, и восстановить их практически неразрешимая задача! Во всяком случае, так было до тех пор, пока мир не увидел революционную методику в мире реабилитации после инсульта, — CI Therapy.
На сегодняшний день CI Therapy по праву считается одним из самых эффективных методов восстановления парализованной конечности. И, что важно, это методика эффективна, даже когда после инсульта прошло уже больше года. Не зря эту методику называются настоящим прорывом в нейронауке.
CI Therapy: немного истории
CI Therapy – уникальная реабилитационная методика, которая помогает восстановить работу парализованных конечностей после перенесенного инсульта, черепно-мозговой травмы, опухоли головного мозга или рассеянного склероза. Исследования, которые проводились на протяжении последних 25 лет изобретателем CI Therapy, Эдвардом Таубом (Алабамский Университет, Бирмингем, США), доказывают, что его уникальная разработка может «научить» мозг восстанавливать функции наиболее пораженных болезнью участков тела человека.
CI Therapy: в чем суть методики
Главное преимущество CI Therapy в том, что этот метод реабилитации демонстрирует на практике, что такое нейропластичность мозга. Говоря простыми словами, благодаря CI Therapy мозг восстанавливает утраченные связи, а это значит, что возвращение к полноценной жизни после инсульта, — становится все более реальным.
Суть методики CI Therapy заключается в том, чтобы вернуть человеку возможность двигать рукой, которая была парализована. Так, если ограничить возможность двигать здоровой рукой и выполнять специальные упражнения парализованной, мозг «заставит» двигаться парализованную конечность. Другими словами, он снова выстроит нужные связи, чтобы рука могла двигаться. Вот как это происходит на практике:
пациент пытается подсознательно делать движения неповрежденной рукой, но из-за надетой перчатки он не может этого сделать и ему приходится делать движение больной рукой. Для мозга это сложная задача, с которой нужно справиться. Это приводит к широкому возбуждению в головном мозге. Возбуждая все большие участки своей коры, мозг шаг за шагом ищет решение этой задачи и постепенно справляется с ней.
А это значит, что человек снова сможет полноценно обслуживать себя быту, совершая множество действий, которые позволяют нам чувствовать себя полноценными людьми.
CI Therapy: как проходит процедура
Во время процедуры с помощью специальной перчатки блокируется здоровая рука, а парализованная в этом же время выполняет специальный комплекс упражнений, который разрабатывается для каждого пациента индивидуально. Благодаря этому комплексу упражнений, мозг человека «вспоминает» о том, что у него есть парализованная конечность и «учит» ее снова двигаться.
Как правило, курс стартует с самых простых упражнений и по мере прогресса, врач усложняет занятия. Все происходит постепенно и максимально комфортно для пациента.
Какие результаты дает CI Therapy
Уже после первого курса занятий, пациент может совершать ряд движений, которые так нужны каждому человеку в обычной жизни:
- чистить зубы;
- брать ложку или стакан;
- готовить еду;
- использовать пульт от телевизора;
- и так далее.
И все это за достаточно короткий промежуток времени и даже тогда, когда от момента инсульта прошло уже много времени.
Это позволяет не только улучшить качество жизни человека, но и вселяет в него безграничную веру в себя и успех реабилитации, что немаловажно для достижения результатов в занятиях с логопедом, ЛФК или использования других реабилитационных программ.
Что нужно для прохождения CI Therapy
Главное, что необходимо для успешного прохождения CI Therapy – это желание пациента и его готовность работать. Важно, не сдаваться, чтобы увидеть первые позитивные изменения, и тогда человек начинает верить в свои силы и идет к выздоровлению уже с гораздо более боевым настроем. А это всего лишь 5 дней.
Всего же курс состоит из 30 часов занятий: по 3 часа в течение 10 дней.
Чтобы пройти курс CI Therapy, пациент:
- должен понимать инструкции врача;
- должен сидеть без посторонней помощи;
- может совершать несложные движения запястьем и пальцами пораженной руки.
CI Therapy является единственным методом нейрореабилитации пациентов, перенесших инсульт, который приводит к положительным изменениям в структурах головного мозга и значительно улучшает качество движения и количество использования пациентами пораженной руки в повседневной жизни.
В Европе существуют только 2 клиники, которые имеют сертификат Алабамского Университета о прохождении курсов по CI Therapy и возможности использования этой уникальной методики в своей клинической практике, – одна в Чехии, другая в Украине – «Неврологическая клиника доктора Яценко» (г. Киев).
Помните, инсульт – не приговор. После него можно вернуться к полноценной жизни, и «Неврологическая клиника доктора Яценко» поможет достигнуть этой цели!
Источник
Тренажер кисти рук после инсульта своими руками
В последние годы в нашей стране наблюдается тенденция к снижению травматизма среди взрослого населения, однако его показатель остается достаточно высоким и составляет 85,3 на 1000 человек [1]. Из общего числа травм 30% приходится на повреждения кисти, после которых у 70,7% больных развиваются контрактуры, снижение силы, расстройства координации, требующие восстановительного лечения [3; 4]. Важнейшей составляющей реабилитации является двигательная терапия, в том числе тренажерная гимнастика [5; 6]. В соответствии с решаемыми лечебными задачами её методики должны подразумевать адекватный качественный (по направленности воздействия) и количественный (по величине нагрузки и амплитуды) подбор упражнений, выполняемых с помощью специальных технических средств.
Занятия на аппаратах с пневмоприводами, биологической обратной связью, роботизированных комплексах включены в стандарты оказания медицинской помощи больным с последствиями травм и заболеваниями опорно-двигательной системы. В настоящее время отечественный рынок насыщен импортными тренажерами для реабилитации больных с двигательными нарушениями. Недостатками таких тренажеров являются высокая стоимость, которая делает их малодоступными для учреждений практического здравоохранения, необходимость специального обучения персонала, а также определенные трудности в эксплуатации и техобслуживании. Таким образом, вопросы разработки новых технических средств реабилитации, обладающих полифункциональным воздействием и позволяющих дозировать нагрузку, приобретают особую значимость в свете проблемы импортозамещения.
На наш взгляд, технические устройства для двигательной терапии должны обеспечивать возможность:
— локальной тренировки поврежденного сегмента;
— выполнения движений с учетом кинематических особенностей суставов вокруг всех возможных осей;
— осуществления всех видов движений (активных с дозируемой нагрузкой, пассивных с дозируемым усилием), а также выполнения лечебных укладок;
— тренировки силы, амплитуды, координации движений;
— использования различных режимов мышечной деятельности (изотонического, изометрического, ауксотонического) в соответствии с задачами тренировки;
— диагностики, контроля, управления и обратной связи.
Условно каждый такой тренажер можно представить в виде двух составляющих:
1) ложемента(ов) для обеспечения адекватного исходного положения, опоры и фиксации;
2) тренирующего модуля, обеспечивающего выбор параметров тренировки.
Конструкция съемных ложементов должна соответствовать антропометрическим параметрам пациента; обеспечивать возможность тренировки как правых, так и левых конечностей; иметь не травмирующие поверхности; не накапливать статическое электричество; допускать возможность обработки моющими средствами.
Мы определили некоторые технические характеристики тренажеров для реабилитации больных с последствиями травм и заболеваний верхней конечности (табл. 1).
Технические характеристики тренажеров для реабилитации больных с двигательными нарушениями верхней конечности
Модуль сменных ложементов
Фиксируемые части ложементов
Плоскость
и диапазон движения
Диапазон усилия (Нм)
Длитель-ность цикла движения (сек)
1) фиксируется на плечевом поясе;
2) фиксируется на плече; длина регулируемая, от 10 до 20 см
экстензия и флексия плеча
абдукция и аддукция плеча
горизонтальная экстензия и горизонтальная флексия плеча
наружная и внутренняя ротация плеча
1) фиксируется на плече; длина регулируемая, от 10 до 20 см;
2) фиксируется на предплечье; длина регулируемая, от 10 до 15 см
экстензия и флексия предплечья
1) фиксируется на плече; длина регулируемая, от 10 до 20 см;
2) пальцы кисти фиксированы на рукоятке; длина рукоятки 10-11 см; диаметр рукояток 3 и 5 см (сменные рукоятки)
супинация и пронация предплечья
1) фиксируется на предплечье; длина регулируемая, от 10 до 15 см
2) пальцы кисти фиксированы на рукоятке; расстояние от оси вращения до рукоятки регулируемое, от 8 до 11 см; длина рукоятки 10-11 см; диаметр рукояток 3 и 5 см (сменные рукоятки)
экстензия и флексия кисти
абдукция и аддукция кисти
С учетом сформулированных требований нами разработано и изготовлено «Устройство для тренировки сгибания-разгибания кисти» [2].
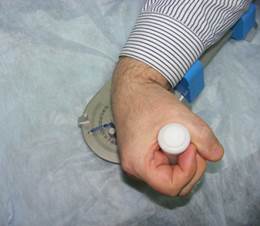
Рис. 1. Общий вид тренажера
Тренажер (рис. 1) состоит из ложемента для предплечья, обеспечивающего адекватное исходное положение, и собственно тренирующего модуля. На оси закреплен рычаг со сменной рукояткой, поворачивающийся на 90 градусов в каждую сторону. Аппарат снабжен нагружающим механизмом (рис. 2), имеющим цифровую индикацию. На краю платформы закреплены ограничители движений, позволяющие обезопасить тренировку и делающие возможным проведение процедуры даже пациентам в периоде «съемной лонгеты».
Рис. 2. Нагружающий механизм тренажера
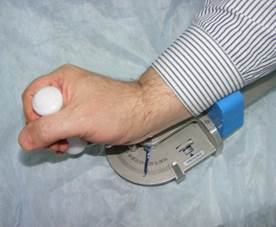
Устройство работает следующим образом. Пациент укладывает предплечье на опоры, расположенные в соответствии с его размерами; пальцами кисти обхватывает рукоятку; ось лучезапястного сустава необходимо совместить с осью устройства, для этого предусмотрен механизм со стопорной защелкой. Врач или инструктор устанавливает в нужное положение ограничители; затем задает необходимую нагрузку, вращая лимб нагружающего механизма. Пациент выполняет активное сгибание и разгибание кисти с заданными амплитудой и нагрузкой (рис. 3). Указатель и шкала визуализируют положение кисти по отношению к предплечью, а стрелки-индикаторы указывают диапазон выполненных движений.
Рис. 3. Тренировка сгибания-разгибания кисти
Таким образом, тренажер позволяет дозировать силу и амплитуду движений кисти, а также дает возможность тренировки с биологической обратной связью благодаря визуализации параметров. Наличие сменных рукояток и ограничителей движений позволяет использовать устройство в терапии больных даже со значительными функциональными нарушениями.
Для доказательства эффективности использования тренажера в клинической практике мы провели сравнительный анализ результатов реабилитации двух групп пациентов женского пола с переломом лучевой кости в типичном месте, осложненным развитием комплексного регионарного болевого синдрома (КРБС).
Всем больным назначали курс восстановительного лечения, включающий кинезо- и физиотерапию, медикаментозную коррекцию.
Лечебными задачами кинезотерапии были оптимизация локальной трофики, увеличение подвижности травмированной руки, формирование и тренировка захвата кистью. ЛФК включала активные и пассивные упражнения для суставов руки в сочетании с массажем сегментарной зоны и «отсасывающим» массажем верхней конечности. Пассивная гимнастика, выполняемая с помощью инструктора, исключала грубые насильственные движения, которые могли бы привести к усилению боли и отечности.
В качестве рабочей гипотезы было выдвинуто предположение, что при сходных (по характеру и выраженности) функциональных нарушениях в начале курса лечения, одинаковом базовом курсе реабилитационных мероприятий применение разработанного нами тренажера должно привести к более существенному приросту диапазона движений в суставах кисти.
Методом простой рандомизации группа больных из 54 человек была разбита на две по 27 человек в каждой. Один пациент не смог окончить курс лечения по семейным обстоятельствам. Таким образом, отнесение пациентов к группе производилось путем вскрытия заранее подготовленных конвертов.
Тренажер использовался во второй группе.
Для объективизации состояния больных оценивали выраженность болевого синдрома (по визуально-аналоговой шкале), отека кисти, амплитуду движений в суставах пальцев (по методу Бойеса) и лучезапястном суставе.
Статистическую обработку полученных результатов проводили с использованием параметрических критериев, поскольку распределение в данных выборках отличалось от нормального. Гипотезу о равенстве медиан проверяли с помощью критерия Манна-Уитни, об изменении показателя в процессе лечения – с помощью критерия Вилкоксона. Описание данных приводим в виде медианы, первого и третьего квартилей, минимального и максимального значений (Me (25%;75%), Min-Max). Уровень статистической значимости принят равным 0,05.
Несмотря на то что во II группе возраст больных был несколько выше, выраженность болевого синдрома, отека, нарушения амплитуды движений в начале лечения была в обеих группах практически одинаковой (табл. 2).
Выраженность клинико-функциональных нарушений у пациентов сравниваемых групп в начале лечения
I группа (n=27)
Me (25%;75%)
II группа (n=26)
Me (25%;75%),
Min-Max
Источник